
Pandemia II.
Jose Davidow
13 sept 2021
Pandemia II. Parte I
La pandemia de coronavirus ha excedido nuestra capacidad de imaginación.
Más de 200 países están bajo sus efectos. Con medidas de control de infecciones, barbijos, distanciamiento, prohibición de reuniones, cierres parciales o totales. Pese a todo lo cual, contagios y muertes continúan. En septiembre del 2021, más de 200 millones de personas han sido infectadas por el SARS-CoV-2.

Ciudad de Wuhan. Provincia de Hubei, Foto By Zheng Zhou
La pandemia de coronavirus ha excedido nuestra capacidad de imaginación.
Más de 200 países están bajo sus efectos. Con medidas de control de infecciones, barbijos, distanciamiento, prohibición de reuniones, cierres parciales o totales. Pese a todo lo cual, contagios y muertes continúan.
En septiembre del 2021, más de 200 millones de personas han sido infectadas por el SARS-CoV-2.
Si se considera aquellos asintomáticos, o con escasos síntomas, y la falta de testeos en muchos países, el número de infectados es mucho mayor. Más de 4.5 millones han muerto por la infección. El número de muertos no documentados, debe duplicar o triplicar esa cifra. Mucha gente ha muerto por otros padecimientos, cuya atención se postergó, o no pudo ingresar a las Terapias Intensivas, ocupadas por pacientes Covid-19
En esta revisión de mi post “Pandemia”, voy a referirme en esta Primera Parte a:
Origen del coronavirus.
Nuevos conocimientos sobre la infección.
¿Se pudo hacer mejor en Argentina?
La Segunda Parte está dedicada a: Tratamiento de la infección por el SARS-CoV-2.
Sobre este post: Repito mucho de lo que escribí en mis posteos anteriores y agrego cambios y comentarios sobre los nuevos conocimientos. Soy decididamente redundante en muchos aspectos, en razón de su importancia. Insisto sobre la ceguera con la cual ciertos expertos trataron el tema, la OMS, el CDC y sus acólitos. (septiembre, 2021)
El origen del coronavirus.
“Esta epidemia se inició en Wuhan, China el 12 de diciembre de 2019, relacionada con un mercado de pescados y animales vivos, el Mercado de Huanan.
Como se ha observado en imágenes aparecidas en diversos medios, este mercado se caracterizaba por la falta de higiene y el hacinamiento. Se vendían pescados y toda clase de animales vivos, desde ratas hasta koalas. Si bien el SARS-CoV-2, es casi idéntico a un coronavirus de murciélago, el mercado de Huanan no vendía murciélagos en ese tiempo. Si vendían pangolines, un animal silvestre muy preciado en diversos lugares de Asia, y un posible portador del virus.” Agrego, civetas, veremos por qué.
Hay datos en favor de un inicio anterior a esa fecha. Y que el mercado de Huanan no sea el lugar de comienzo.
Se ha evaluado la posibilidad de una fuga del Laboratorio de Virología de Wuhan.
Laboratorio altamente calificado, con certificado de bioseguridad 4 (BSL 4), la categoría máxima. Depende de la Academia de Ciencias de China. En él se estudian, entre otros temas, coronavirus de murciélagos.
Shi Zhengli, su directora, es hoy una de las mujeres chinas más populares del mundo. Entró en el ranking de las 100 personas más influyentes, de la revista Time del 2020.
Antes de la pandemia ya era conocida. Citada en numerosos artículos científicos, publicó más de 130. Se especializó en desentrañar la forma por la cual, virus de animales, especialmente de roedores y murciélagos, pueden pasar a las personas.
“Shi y su equipo de investigadores del laboratorio de virología de Wuhan, advirtieron de la posibilidad de que se produjeran brotes de coronavirus similares al SARS en China, 11 meses antes de que la nueva epidemia de coronavirus asolara la ciudad. Afirmaron: "Por lo tanto, la investigación de los coronavirus de murciélagos se convierte en una cuestión urgente para la detección de señales de alerta temprana, lo que a su vez minimice el impacto de tales futuros brotes en China"
El equipo dirigido por Shi ya había descubierto, en 2018, que los humanos podrían ser capaces de contraer el coronavirus directamente de los murciélagos.
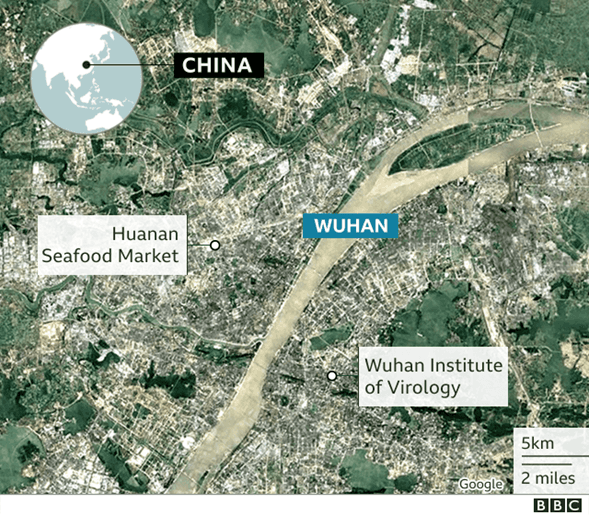
De una nota de la BBC, “Why the Wuhan lab-leak theory is being taken seriously”
(Published 27 May 2021).
En la historia de estos centros de muy alta seguridad, se han registrado episodios de fuga de patógenos, por errores o fallas inesperadas. Los escapes de laboratorio no han sido sin embargo causa de epidemias, o al menos, de epidemias documentadas.
En 1978, una fotógrafa que recorría la Universidad de Birmingham, enfermó de viruela. En ese año, la viruela en el mundo, gracias a la vacunación, había desaparecido. En la Universidad existía un laboratorio, que albergaba el virus de la viruela. Ninguna otra persona se enfermó.
La mujer, Janet Parker, murió en el hospital. Fue, probablemente, la última persona que murió de viruela en el mundo.
"Desde 1972 se dejó de vacunar contra la viruela. En 1979 la OMS decidió que sólo dos lugares en el mundo conservaran el virus de la viruela, con fines de investigación. Uno en Rusia, en el laboratorio VECTOR, en Novosibirsk. El otro en el CDC, en Atlanta, Estados Unidos.
Anualmente se debate si debería o no ser destruidos, sin resolverse la cuestión.
En el 2014, en un refrigerador del National Institutes of Health (NIH), en Bethesda, se descubrieron viales conteniendo viruela, que alguien dejó olvidados años atrás. Accidentes que ocurren"…
En 2004, dos investigadores que estudiaban el SARS-CoV-1 en Beijing, enfermaron, contagiando a otras 7 personas. El brote fue contenido.
Esporas de ántrax se liberaron por accidente en un laboratorio militar en Ekaterimburgo, Rusia. Murieron más de 100 personas. La lista completa de este tipo de accidentes es muy larga. (Ver en Wikipedia)
Shi Zhengli, en declaraciones a la prensa, afirmó que "garantiza con su propia vida" que el brote no estaba relacionado con el laboratorio.”
El intermediario.
Una publicación reciente refuerza la idea de que el virus pasó de murciélagos, a un intermediario animal, de los que se vendían en el mercado de Huanan y de allí al hombre.
Tres años después de la primera epidemia de SARS, se demostró que los murciélagos herradura, (Rhinolophus), albergan el grupo de coronavirus relacionados con el SARS, (SARS-r-CoV).
El virus más parecido al genoma del SARS-CoV-2, es el del virus RaTG13, aislado de un murciélago de herradura, (Rhinolophus affinis).
De estos murciélagos habría pasado a un intermediario. Ya no se piensa en el pangolín, sino en el gato de algalia, o civeta. (Civet-cat).
Las civetas en realidad, no son gatos. En varios idiomas las civetas son conocidas vulgarmente como gatos. En inglés se les llama por igual palm civets que civet cats, y en español son conocidas también como gatos de algalia. (Lytras S, Xia W, Hughes J, Jiang X, Robertson DL. 2020) (1)

Civeta.
¿Cuándo comenzó la pandemia?
El primer caso informado por China, fue el 31 de diciembre del 2019. Se lo relaciona con el mercado de Huanan. Un estudio conjunto publicado por China y la OMS, a fines de marzo de este año, acuerda en que existieron infecciones antes del brote de Wuhan.
Wuhan es una ciudad grande, tiene 11 millones de habitantes. Está muy conectada, con vuelos internacionales diarios a todo el mundo. El virus, que ya circulaba en Wuhan, podía ser fácilmente llevado por los viajeros a otros países.
En enero 11, del 2020, China reporta la primera muerte por Covid-19, un hombre de 61 años que solía visitar el mercado de Huanan.
El 21 de enero de 2020, se confirma el primer caso en Estados Unidos, un hombre de 30 años, que venía de Wuhan. El día anterior, Japón, Corea del Sur y Tailandia reportaron sus primeros casos.
Investigadores de la Universidad de Kent, en el Reino Unido, estimaron que el SARS-CoV-2 aparece entre octubre y noviembre de 2019, más específicamente lo sitúan el 17 de noviembre del 2019. El comienzo de su difusión global se establece a partir de enero del 2020. (Roberts DL, Rossman JS, Jarić I., 2021) (3)
Un reciente artículo, publicado en junio de 2021, en Clinical Infectious Diseases, revela que en muestras de sangre obtenidas entre el 2 de enero y el 18 de marzo del 2020, se encontraron anticuerpos contra el Covid 19. Indicando que ya circulaba en Estados Unidos cuando se detectan los primeros casos en China. Un inicio a fines del 2019.
La muestra positiva más temprana fue tomada de una persona en Illinois, el 7 de enero de 2020. Dos semanas antes de que se reportara el primer caso en ese estado, el 24 de enero.
En muestras tomadas de gente en Massachusetts, Wisconsin, Pennsylvania y Mississippi se detectaron anticuerpos, antes de la comunicación de los primeros casos. Como los anticuerpos tardan al menos 15 días en hacerse positivos, el contagio debió darse en diciembre de 2019. (Althoff K.N., Schlueter D.J. et al., 2021) (4)

Instituto de virología de Wuhan.
Y el virus fue al mundo.
“El número de personas diagnosticadas con Covid-19 en el mundo, superó el millón el 2/04/20. Dos millones el 15/04, tres millones el 27/04 y 4 millones el 9/05. Pasaron 83 días para alcanzar el primer millón y luego 15 días entre el segundo y tercer millón”.
Coronavirus en el mundo, al 12 de septiembre de 2021.
Casos totales: 224,773,245
Fallecidos: 4,633,238
Recuperados: 201,355,430
Estados Unidos con más de 40 millones, India con más de 33 millones y Brasil con más de 21 millones de casos, siguen siendo los países más afectados.
Aspectos de la infección por el SARS-CoV-2 que han cambiado. Variantes.
Decíamos el año pasado. “El virus cambia, no mucho hasta ahora”. En febrero de 2020, investigadores que estudiaban muestras del virus tomadas de personas enfermas, detectaron una mutación del SARS-Co-V-2 que altera la secuencia de aminoácidos de la proteína de las “espinas” (spikes), con la cual el virus ingresa…El virus cambia, y las mutaciones que le son ventajosas predominan”.
Durante el 2020 hubo pocas mutaciones detectadas relevantes. Al extenderse la pandemia e infectar a más personas, la oportunidad de nuevas mutaciones fue en aumento.
En personas con inmunodeficiencias, en especial, el virus se replica largamente, la infección se prolonga, la oportunidad de mutar y generar variantes se multiplica.
Esa evolución del virus va a continuar y cuanto más circule el SARS-CoV-2, más oportunidad tendrá de generar variantes. Si estas variantes le son ventajosas se difundirán.
La Organización Mundial de la Salud (OMS) definió cuatro de las mutaciones de COVID-19 que han surgido hasta ahora como "variantes de preocupación" (VOC, por sus siglas en inglés, variants of concern) y ocho como "variantes de interés" (VOI, por sus siglas en inglés, variants of interest).
La Organización advirtió que las variantes de preocupación están asociadas con "aumento de la transmisibilidad o cambio perjudicial en la epidemiología de COVID-19.
Aumento de la virulencia o cambio en la presentación clínica de la enfermedad; o disminución de la efectividad de las medidas sociales y de salud pública o de los diagnósticos disponibles, vacunas, o terapéutica".
Las otras ocho variantes definidas como variantes de interés, han sido identificadas como causantes de transmisión comunitaria / múltiples casos / conglomerados de COVID-19, o se han detectado en varios países".
El 31 de mayo, la OMS decidió nombrar las variantes, que anteriormente habían recibido el nombre de los países de donde surgieron, con letras del alfabeto griego.
En consecuencia, las cuatro VOC se denominan: alfa, beta, gamma (Manaos) y delta (India).
Las ocho, ahora nueve, VOI, se denominaron: épsilon (dos variantes), zeta, eta, theta, iota, kappa, lambda (Andina) y recientemente mu, (Colombia)
Hasta ahora, se han detectado más de 4.000 mutaciones en la estructura del virus COVID-19.
La mayoría de las variantes que se clasifican como VOC y VOI, son el resultado de cambios en las proteínas de la “espiga”, (spike), que permite que el virus se adhiera a las células humanas.
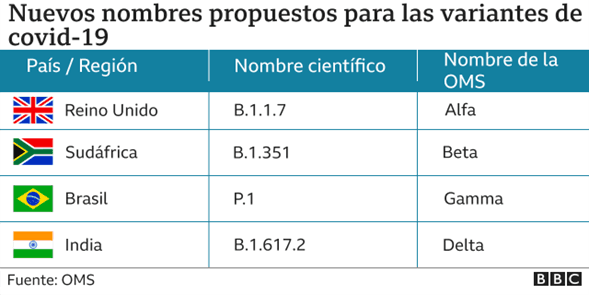
Según el Ministerio de Salud, en Argentina la variante Gamma del virus SARS-CoV-2, registrada por primera vez en Manaos, Brasil, continúa siendo la de circulación predominante. Le sigue la variante Lambda, Andina.
La variante Delta.
La variante Delta, de linaje B.1.617.2, también conocida como 20A/S: 478K, fue identificada inicialmente en la India en diciembre de 2020. Se ha convertido en una de las variantes más prevalentes en India. Está presente hoy en 124 países.
Delta ya es dominante en Europa y EEUU. En Brasil se confirmó, en agosto, que tiene circulación comunitaria.
En el Reino Unido es la causa del 99% de los casos. Su presencia se duplicó cada 2 semanas. El 18 de junio, Public Health England, informa 33.630 nuevos casos por la variante Delta, representando 99% de los casos secuenciados de COVID-19 en el país.
Tres datos clave para comprender la variante Delta:
El tiempo de incubación promedio es menor a cuatro días.
Los infectados presentan una carga viral 1260 veces superior a la de la variante inicial de Wuhan.
Los infectados contagian antes de tener síntomas.
Esta carga viral más alta, se asocia con una mayor gravedad de la enfermedad, ya que afecta a más células respiratorias humanas. (Zhang, Meng & Xiao, Jianpeng, et al. 2021) (5)
Una persona infectada con Delta, sin elevar el tono de voz, puede contaminar en 45 segundos a otra persona o a varias. Esto la diferencia de las anteriores, que necesitan de un lugar cerrado y 15 a 20 minutos de contacto.
La carga viral es tan alta en no vacunados como en vacunados. La vacunación no corta la transmisión, (fracaso de las vacunas).
Los datos, hasta hoy, sugieren que Delta causa más ingresos hospitalarios y tiene mayor mortalidad.
Información de Inglaterra y Escocia sugiere que las personas infectadas con la variante delta tienen el doble de posibilidad de requerir hospitalización, frente a la variante alfa.
A su vez, las personas vacunadas tendrían un riesgo reducido en un 60%, comparado con los no vacunados. (Sheik A, McMenamin J, Taylor B, Robertson C., 2021) (6)
Otro estudio realizado en Canadá, también indica que la infección por Delta, duplica la posibilidad de ser hospitalizado y duplica la mortalidad. (Fisman D N, Tuite A R., 2021) (7)
Un grupo de Singapur señala que Delta se asocia con mayor severidad e ingresos en Terapia Intensiva. (Ong SWX, Chiew CJ, et al., 2021) (10) La investigación británica REACT-1, indica que la prevalencia de la variante, en niños de 13 a 17 años, es 9 veces mayor que la variante previa.
La efectividad de la vacunación sería de alrededor del 49%, según esta última publicación. Las personas no vacunadas se contagiaron 3 veces más que las vacunadas.
El programa REACT-1 ha observado además, que las personas infectadas con Delta tardan más tiempo en negativizar el PCR. (REACT-1 COVID-19 Monitoring Study, 2021) (8)
La variante Delta produce síntomas distintos a los ya conocidos:
Resfrío, (confunde a las personas creen que es un resfrío común).
La pérdida del olfato es menos frecuente.
La tos es menos frecuente.
Predominan la cefalea, el dolor de garganta y la fiebre elevada.
Dolores abdominales, náuseas y vómitos.
Pérdida de la audición y dolores articulares.
(Zhang, Meng & Xiao Jianpeng, et al., 2021) (5) (Campbell F, Archer B, et al., 2021) (9) (Ong SWX, Chiew CJ, et al., 2021) (10). Sobre la efectividad de las vacunas ver. (López Bernal J, Andrews N et al., 2021) (11).
El 35% de los pacientes hospitalizados con la variante Delta en el Reino Unido tenían la pauta completa de vacunación. El 55% no había recibido ninguna dosis, datos publicados recientemente por la Agencia de Salud Pública de Inglaterra.
En relación a la variante Delta en Argentina, se han confirmado casos sin nexo con viajeros.
Sobre por qué la variante aún no ha “explotado” en Argentina, como lo hizo en Europa, India y los Estados Unidos, una hipótesis, es que Lambda (Andina), se ha convertido en un competidor local, impidiendo que la variante Delta se instale rápidamente.
Es probable que aumente a partir de octubre o noviembre, ya que, en otros países, tardó 3 o 4 meses en generalizarse, a partir de los primeros casos. Delta está aumentando en Ecuador, Colombia y Brasil.
El barbijo, sobre todo en lugares cerrados, sigue siendo prioritario. Se aconseja utilizar barbijos quirúrgicos u otros de elevada efectividad. El haber padecido Covid-19 no exime de volver a padecerlo.
Una persona de 80 años, vacunada con dos dosis, tiene el mismo riesgo que una de 50 años sin vacunarse.
La vacunación es un pilar en el control de esta variante, y otras que pueden surgir.
La conciencia social de la necesidad de seguir con los cuidados, es el otro gran pilar.
La pandemia podría terminar, (probablemente), si el mundo entero estuviera vacunado.
Hasta ahora esa perspectiva es remota. La vacunación es importante en los países del primer mundo y muy limitada en el resto. La resistencia a vacunarse es notable en varios países.
Dadas estas realidades, la aparición de nuevas variantes, resistentes a las vacunas, es una posibilidad cierta. Una alternativa sería que se encuentre un tratamiento eficaz para la enfermedad.
La agresividad de Delta ha cambiado la perspectiva de lograr inmunidad de rebaño, que se consideraba probable con un 70% de personas vacunadas. Ahora se piensa que debería vacunarse al 90% de la población, incluyendo a los niños menores de 12 años.
“Dejar personas sin vacunar, (en el mundo entero), o vacunar con una dosis, favorece la selección y el escape de variantes que comprometen la eficacia de las vacunas y generarán nuevas infecciones”. (McCormick K.D. et al., 2021) (12)
Delta plus.
La variante Delta Plus, también conocida como B.1.617.2.1, contiene una nueva mutación de la proteína de la espiga. Es muy similar a Delta, por eso se la ha denominado Delta Plus. También conocida como AY.1, se difunde con mayor rapidez, y parece ligarse con más facilidad a los receptores pulmonares. Se detectó inicialmente en India y actualmente hay casos en Estados Unidos, el Reino Unido, Portugal, Rusia, China, Nepal, Japón, Suiza y Polonia.
Epsilon.
Epsilon fue descubierto en California en mayo del 2020. Tres mutaciones en la proteína de la espiga, disminuyen la capacidad de los anticuerpos neutralizantes producidos por las vacunas disponibles, o los que presentan personas previamente infectadas. Se ha extendido a 34 países. Uno de los más afectados es Pakistán. La capacidad de contagio es más alta que la variante original. (Mccallum M, Bassi J, de Marco A, Chen A., 2021) (13)
En Estados Unidos, el CDC ha cambiado la calificación de esta variante, pasandola de VOC, “de preocupación”, a “variante de interés” (VOI), debido a que el número de casos detectados en ese país ha disminuido.
Un informe del Proyecto Argentino Interinstitucional de Genómica (PAÍS) indica que se detectaron casos de la variante Epsilon en tres personas en Río Tercero, una en Córdoba y otra en Santa Fe. Su evolución futura en nuestro país no se conoce.
Variante “mu”.
Científicos de la Organización Mundial de la Salud (OMS) analizan una nueva variante del coronavirus, bautizada como "mu", identificada por primera vez en enero en Colombia, informó la institución.
La variante “mu”, B.1.621, según la nomenclatura científica, se mantiene clasificada como "variante de interés", indicó la OMS, en su boletín epidemiológico sobre la evolución de la pandemia, publicado en la última semana de agosto.
Nueva variante Sudafricana.
El Instituto Nacional de Enfermedades Transmisibles de Sudáfrica anunció el 30 de agosto, la identificación de una nueva variante del coronavirus. Denominada "C.1.2", se identificó por primera vez en dos provincias sudafricanas. Detectada originalmente en este país, se ha hallado también en otras naciones.
Variante Omicron.
Agregado el 13 de enero del 2022.
El primer caso se detectó en Botswana el 9 de noviembre de 2021 a partir de una muestra recogida bajo los auspicios de la Red para la Vigilancia Genómica en Sudáfrica. El 26 de noviembre de 2021 la Organización Mundial de la Salud (OMS) lo designó como una variante preocupante.
El 26 de noviembre, el Grupo Asesor Técnico de la OMS sobre la evolución del Virus SARS-CoV-2 declaró que el linaje PANGO B.1.1.529 era una variante preocupante y lo designó con la letra griega Omicron. La OMS omitió "Nu" y "Xi", las siguientes letras en el alfabeto griego, para evitar confusiones con la palabra inglesa "new" y evitar confusión y ofensa con el apellido chino "Xi", que es el 296º apellido más común en China y el apellido del líder de dicho país. (Wikipedia, 13-02-22)
Esta es la variante que hoy arrasa en el mundo. Delta era mucho más contagiosa, Omicron la superó mil veces.
Las vacunas actuales no detienen la transmisión.
La forma de frenar la transmisión del SARS-CoV-2, definitivamente, sería con una vacuna que no permita que nos volvamos a contagiar. Una vacuna definitiva.
Las personas que han padecido el Covid-19 tendrían anticuerpos defensivos en las mucosas, en la nariz y faringe. Por la presencia de inmunoglobulina A, (IgA) que las protegería de nuevos contagios. Lo cual es dudoso porque las reinfecciones son frecuentes.
Pero las vacunas actuales se administran por vía intramuscular o intradérmica y generan anticuerpos en la forma de inmunoglobulina G (IgG),la cual nos protegería de la enfermedad severa. Pero permite que nos contagiemos, alberguemos el virus y lo difundamos.
Contagios. Altamente contagioso.
“SARS-Cov-2 es viable e infeccioso por horas en el aire, y en las superficies por días.
La transmisión por las superficies es posible, pero actualmente se considera de baja probabilidad. El contagio se da principalmente por vía respiratoria, y en lugares cerrados en especial.
La carga de virus en el tracto respiratorio, alcanza un pico en el momento de la aparición de los síntomas. La emisión de virus comienza 2 o 3 días antes de los síntomas. Algunos infectados no desarrollan síntomas pero emiten virus y contagian. Por lo tanto es fundamental tener en cuenta la transmisión pre-sintomática y asintomática. Estudios realizados en China y Singapur estiman que los pacientes pre-sintomáticos generan entre el 48 y el 62% de los contagios”. (Zhao H, Lu X, Deng Y, Tang Y, Lu J. COVID-19: asymptomatic carrier transmission is an underestimated problem. Epidemiol Infect. 2020, 148:e116. Published 2020 Jun 11.)
Debemos insistir en que la variante Delta es mucho más contagiosa. Se ha hecho similar a la varicela y el sarampión, virosis consideradas las más contagiosas. Es suficiente entrar a la habitación del enfermo para contagiarse.
Transmisión por superficies.
“La transmisión por las superficies no ha sido claramente determinada. Pese a la insistencia con que se afirma la necesidad de higienizar, no hay estudios que lo demuestren. Es una posibilidad teórica”.
Lavarse las manos es el mejor recurso para prevenir la eventual transmisión por superficies. La posibilidad de contagiarse por esa vía es baja. La mayoría de los contagios, el 99%, es por el aire.
Superspreading. (Super Propagación).
Se denomina así a episodios, donde una sola persona, a menudo asintomática o pre-sintomática, genera múltiples contagios en un grupo. Se han descrito en eventos religiosos, familiares, casamientos, coros, clases de fitness, conferencias y otros. Los brotes en geriátricos, han sido de este tipo.
Un “super propagador” es un individuo especialmente capaz de contagiar a otros, en comparación con las personas comunes. No está claro el motivo, cualidades de la voz u otras no establecidas, podrían influir.
Pareciera que los casos de super propagación siguen la regla de Pareto, el 20% de los infectados son responsables del 80% de las infecciones”.
El fenómeno de “super spreading” sigue estando presente. Las nuevas variantes lo agravan.
En oleadas.
Como todos hemos visto, la pandemia se ha manifestado en oleadas. Históricamente ha sido así con otras pandemias, como la gripe española de 1918, y ahora el Covid-19, que se extendieron por el mundo en sucesivas oleadas.
No hay consenso en cuanto al origen de este patrón. La gripe española tuvo tres oleadas. Llegó hasta los lugares más remotos, en una época donde la aviación comercial no existía.
Se calcula que mató 50.000.000 de personas. Afectaba más a los jóvenes, y mataba por insuficiencia respiratoria en pocos días. La enfermedad grave y la mortalidad fueron más altas en la segunda y tercera olas. En total, su duración fue de 2 años y algunos meses.
La pandemia de gripe H1N1 de 2009, relativamente más benigna, tuvo dos oleadas. La primera afectó a muchos jóvenes, la segunda más a los adultos mayores.
Cada oleada dura entre tres y cuatro meses, asciende hasta un pico, luego tiende a agotarse y el número de casos baja mucho.
Hace creer que todo va a pasar y luego empieza otra ola. Se transita una especie de veranito, con descenso sostenido de contagios, un período que algunos expertos llaman “de paseo” (strolling period).
Es el interludio de una nueva ola. En el caso del Covid, la enorme extensión de los contagios, su relativa baja letalidad y ser contagioso en los asintomáticos, hace que el virus tenga más oportunidades de mutar, generar variantes y superar a la inmunidad natural o por las vacunas.
Las nuevas variantes generan nuevas olas. Delta en Europa, hizo un pico y está disminuyendo. Este comportamiento desconcierta a los científicos.
Para los que han estudiado matemáticas, el paper tiene mucha matemática, les puedo recomendar una publicación: (Cacciapaglia, G., Cot, C. & Sannino, F. Multiwave pandemic dynamics explained: how to tame the next wave of infectious diseases., 2021). (14)
Entendí que la oportunidad para prevenir la nueva ola es lo que hacemos en el período de paseo, “strolling period”. El período de paseo es el intervalo entre dos olas, tal como está ocurriendo en estos días en Argentina.
El estudio aplica un modelo matemático, (Epidemic Renormalization Group), para demostrar que la llegada de una nueva ola puede mitigarse, o idealmente evitarse, aplicando medidas estrictas para prevenir la transmisión viral en este “strolling period”.
Tiempo en el cual la infección crece linealmente, lentamente. Para ello necesitamos controlar muy estrictamente los casos autóctonos, testear y aislar. Y vigilar estrechamente a los que ingresan al país. En general los países hacen al revés, solo se intensifican esfuerzos durante el pico de la ola.
La relación entre precauciones, (barbijo, distanciamiento, lavado de manos, ventilación), y contagios es clarísima. Los lugares donde la gente no usa barbijo y se reúne en grupos en lugares cerrados, celebran y socializan, los casos aumentan.
Mi reflexión final es que, desde la peste de Atenas, la peste negra del medioevo, la gripe española y otras, todas terminaron alguna vez, sin vacunas y sin tratamiento.
(El grupo de renormalización (RG, por sus siglas en inglés) es una técnica usada en física matemática para realizar cálculos sobre sistemas con un gran número de elementos simples en interacción.) (Wikipedia)
Reinfecciones.
Algunos pacientes recuperados, o muchos, (yo creo que muchos), no sabemos con precisión, pierden los anticuerpos con rapidez y se reinfectan.
Sin recurrir a la literatura, conozco muchos casos de reinfecciones y de infecciones con la vacunación completa.
Las reinfecciones sugieren que la inmunidad que deja el Covid-19 podría ser frágil y desvanecerse en pocos meses.
Esto pone en dudas, asimismo, la duración de la inmunidad que pueden generar las vacunas. (Zhang, K. et al., 2020) (15)
Esta publicación de Vrieze, J. D., en la revista Science, en noviembre del 2020 (“More people are getting COVID-19 twice, suggesting immunity wanes quickly in some”, Vrieze, J. D., 2020) (16), hace una reseña, hasta esa fecha, de casos comprobados de reinfección, estudiados adecuadamente, sugiriendo que deben existir muchos más.
En ese momento en Holanda había, comprobados, 50 casos, en Brasil 95, en Suecia 150, en México 285 y en Qatar 243. Es probable que muchos se reinfecten con síntomas leves y no se registren. El autor señala que las reinfecciones por los coronavirus causantes del resfriado común, aparecen por lo general después de 12 meses.
(Wang J, Kaperak C, et al., 2021) (17), estudiaron casos de reinfecciones comprobadas por variantes distintas. Las reinfecciones fueron leves, iguales o más severas que la infección previa en distintos pacientes.
Concluyen diciendo: “nuestros hallazgos sugieren que Covid-19 puede continuar circulando, aun después de adquirida la inmunidad de rebaño, por infección o por vacunación, sugiriendo la necesidad de esfuerzos de mitigación a largo plazo.”
Una publicación de (Qureshi A I, Baskett W I, Huang W, et al., 2021) (18), identificó reinfección en el 0,7%, durante el seguimiento de 9119 pacientes. El tiempo promedio para la reinfección fue de 116 días. Uno solo de los reinfectados estaba inmunosuprimido y falleció. La reinfección no fue grave en el resto.
Sobre la inmunidad después de la infección, el estudio de (Ortega, N., Ribes, M., Vidal, M. et al., 2021) (19), hizo un seguimiento de más de 500 trabajadores de la salud, midiendo anticuerpos contra los coronavirus comunes causantes de resfríos, (HCoV, 229E, NL63, OC43 y HKU1) y contra el COVID-19.
Concluye lo siguiente: ”los niveles de anticuerpos y su capacidad de neutralización se mantiene hasta los 7.7 meses. En un grupo mayoritario de individuos los anticuerpos contra la espiga, (anti-spike IgG), aumentan en los meses siguientes a la infección inicial, sin evidencias de reinfección en estas personas".
"...Se necesitan más estudios para elucidar los mecanismos y naturaleza de estos aumentos y sus implicaciones. Es importante señalar el efecto de la exposición previa a otros coronavirus, que puede tener efecto protector en la infección con el SARS-CoV-2. Explicarían en parte la susceptibilidad variable a la enfermedad en la población general.”
Una publicación de mayo de este año en JAMA, (Vitale J, Mumoli N, Clerici P., 2021) (20), sobre un grupo de personas que habían padecido Covid-19 en Lombardía, Italia, estudiadas al año de la infección inicial, se resume así:
“Nuestro estudio sugiere que las reinfecciones son eventos infrecuentes. Las personas que se han recuperado de la enfermedad tiene bajo riesgo de reinfección.
El trabajo aclara que no incluye casos con las nuevas variantes.
Un artículo reciente de (Shrotri M, Navaratnam AMD, Nguyen V, Byrne T, 2021) (21), evalúa la duración de la inmunidad después de la vacunación con Pfizer y Oxford AstraZeneca:
“…una tendencia significativa a la declinación de los anticuerpos contra la proteína “spike” se observa para ambas vacunas, después de la segunda dosis, en un plazo de 3 a 10 semanas. Estos datos son consistentes con la declinación de los anticuerpos contra Spike y neutralizantes después de la infección. La población de células B de memoria se mantendría.”
En Argentina.
Se registraron 67.610 casos con sospecha de reinfección, es decir, que presentaron más de un episodio de Covid, notificados al Sistema Nacional de Vigilancia de la Salud (SNVS).
Un hisopado que vuelve a dar positivo meses después del alta, puede confundirse con una reinfección. Los rastros que deja el coronavirus en el organismo, podrían positivizar el nuevo PCR, aunque se haya superado la enfermedad. Si el cuadro clínico es severo, lo más probable es la reinfección con otra variante.
Embarazo.
“El Covid 19 no parece tener riesgo elevado de transmisión vertical en el embarazo. En la mayoría de los casos reportados la infección se produjo en el tercer trimestre, no ha habido muertes maternas y los neonatos han seguido un curso favorable”.
Aquí también todo es diferente ahora.
La experiencia ha demostrado que el embarazo aumenta el riesgo de enfermar de gravedad y morir a causa de COVID-19. Las embarazadas con COVID-19, tienen más probabilidad de desarrollar complicaciones respiratorias que requieren cuidado intensivo, según el Centro para el Control y Prevención de Enfermedades de Estados Unidos, (CDC).
Son más propensas a tener un parto prematuro y una cesárea. Es más probable que haya que internar al bebé en la unidad neonatal.
Todavía no hay suficientes investigaciones para saber si el coronavirus se puede transmitir a los bebés durante el embarazo o el parto. El virus no se ha detectado en el líquido amniótico ni en la leche materna. Pero algunos bebés de madres con coronavirus, han dado resultados positivos en la prueba de detección. (Westnedge EAN, Reynolds RM, 2021) (22)
La lactancia parece ser segura en pacientes con COVID-19, según se publica. Siempre que se tengan los cuidados suficientes para reducir el riesgo de transmitir el virus al bebé. Lo cual debe ser difícil.
Si se está cursando un embarazo, es fundamental extremar las precauciones, para evitar el contagio.
Dado el riesgo que corren las embarazadas, surge la oportunidad de que se vacunen. Con base en cómo funcionan estas vacunas, los expertos creen que es poco probable que represente algún riesgo para personas embarazadas. No obstante, los datos actuales sobre la seguridad de las vacunas contra el COVID-19 en personas embarazadas son limitados.
Un estudio reciente con vacunas de plataforma RNA, es el de (Shimabukuro TT, Kim SY, Myers TR, Moro PL, et al., 2021), (23) publicado en junio. Concluye que no se han detectado complicaciones de relevancia en las mujeres vacunadas.
No encuentro datos comprobados con otras vacunas.
Al mayor riesgo de las complicaciones médicas, se agregan las que implican cursar un embarazo en medio de los confinamientos, los toques de queda, el cierre de las escuelas, los hospitales atestados, la falta de transporte, las pérdidas de empleo y otras desdichas pandémicas.(Kotlar B, Gerson E, Petrillo S, Langer A, Tiemeier H, 2021) (24)
En los niños.
Los niños se contagian igual que los adultos. Con las cepas nuevas se contagian más, en la medida en que no están vacunados. La vacunación en niños recién empieza, no hay seguridad con todas las vacunas. Pfizer y Moderna están aprobadas para mayores de 12 años.
La mayoría de los niños cursan con síntomas leves o son asintomáticos. Pero contagian.
Algunos desarrollan el “Síndrome Inflamatorio Multisistémico de niños y adolescentes”. (MIS-C, es la sigla en inglés) Este proceso cuya patogenia no es clara implica varios síntomas. Su presencia debe ser tenida en cuenta para una rápida consulta.
Los síntomas que se observan en niños con este proceso son:
Fiebre alta, que dura más de 24 horas.
Dolor abdominal, intenso.
Vómitos y diarrea.
Erupción en la piel, de aspecto variable.
Labios rojos agrietados, lengua roja hinchada.
Ojos rojos.
Hinchazón y enrojecimiento de las palmas de las manos y la planta de los pies.
Dolor articular.
Mareos.
Dolor de cabeza.
Palidez, cianosis (labios azules).
Somnolencia, dificultad para despertar.
El 80 % de los casos se presentan con síntomas gastrointestinales, dolor abdominal intenso. El proceso abdominal a veces confunde, y hace pensar en la necesidad de cirugía.
El proceso tiene ciertas similitudes con el síndrome de Kawasaki, o síndrome mucocutáneo linfo-nodular, donde predomina la inflamación de las paredes de las arterias, vasculitis sistémica, de vasos medianos y pequeños, y adenopatías.
Si bien es un padecimiento multisistémico, en el MIS-C predominan las manifestaciones cardiovasculares. Estos niños tienen elevados títulos de anticuerpos contra el SARS-CoV-2.
Este proceso requiere internación y tratamiento con dosis elevadas de gammaglobulinas. Se suele administrar además corticoides y aspirina. Requieren seguimiento cuidadoso, incluyendo el cardiológico y nefrológico. Puede ocurrir despues de un Covid leve o asintomático. Ocurre entre 15 y 30 días despues de la infección.
Es más frecuente en niños pequeños, pero se describen casos en adolescentes. La OMS, considera la edad de 19 años como límite. El CDC los 21 años. (Sancho-Shimizu V, Brodin P, Cobat A, et al, 2021) (25) (Kabeerdoss J, Pilania RK et al 2021) (26)
Diagnóstico del Covid-19.
“El diagnostico se realiza por el hisopado, como se ha hecho popular. El hisopado recoge el material para realizar un estudio llamado de cadena de polimerasa, PCR, que permite la detección del RNA, el ácido nucleico del virus en la muestra de secreciones. Es el standard de diagnóstico. La sensibilidad de este estudio depende de varios factores, a los 4 días de la infección es positivo en un 30% de casos, cuando los síntomas se inician en el 62%, al tercer día 80%. Hay resultados negativos en relación con el tiempo de exposición, la calidad del material extraído y otros factores, calidad de reactivos, fallas técnicas y otros. En la duda repetir.
La presencia de anticuerpos señala infección pasada. IgM se hace detectable a los 5 días, durante la segunda y tercera semanas alcanza el pico. IgG se hace positiva a los 14 días. Algunas personas no desarrollan anticuerpos. El tiempo que los anticuerpos protegen no se conoce con precisión. Ha habido reinfecciones a los pocos meses.”
De producción argentina existe el kit ELA CHEMSTRIP COVID-19, basado en amplificación isotérmica (Easy Loop Amplification), seguida de detección inmunocromatográfica de muestras de ARN de hisopados. Permite la detección del virus SARS-Cov2 en forma rápida, temprana y más simple que la tradicional RT-PCR en tiempo real.
Prueba de antígeno.
Esta prueba detecta ciertas proteínas del virus. Se usa un hisopo para tomar una muestra del fluido de la nariz, o de la faringe, algunos se hacen en saliva. Las pruebas de antígeno pueden dar resultados en minutos.
El resultado positivo de una prueba de antígeno se considera exacto cuando las instrucciones se siguen cuidadosamente, pero hay más posibilidades de tener un resultado falso negativo.
La FDA dio autorización de emergencia para el uso de algunos kits de prueba para detectar el COVID-19, para el auto testeo.
En un país sin testeos como es el nuestro serían de gran ayuda. Deberían utilizarse ampliamente por su rapidez. Ayudarían a tener una mejor idea del curso de la pandemia, favorecerían el aislamiento de positivos asintomáticos. El auto testeo en la medida en que las personas los utilicen, sería otro gran aporte. El gobierno no permite el auto testeo. En la mayoría del mundo desarrollado se compran los test en las farmacias. Investigadores argentinos han creado algunos tests de este tipo. Uno de ellos es Chemtest, prueba de anticuerpos contra el virus SARS-CoV-2 de aparición temprana (IgM) y tardía (IgG), de forma cualitativa. Los resultados se obtienen 10 minutos con solo una gota de sangre, suero o plasma.
Los síntomas y complicaciones.
Los casos de Covid-19 severos se observan en el 12 a 15 % de los infectados. Enfermedad grave con insuficiencia respiratoria, shock o falla multiorgánica en el 3 al 5 %.
Las manifestaciones clínicas siguen siendo las conocidas, fiebre, tos seca, disnea, dolores musculares, cansancio, síntomas respiratorios variados, dolor de garganta, diarrea, síntomas gástricos, perdida del olfato y el gusto.
El tiempo hasta el comienzo de los síntomas es de 3 a 5 días. El agravamiento y el ingreso a la Terapia Intensiva se producen a los 7 a 12 días.
Es importante recalcar que esta es una enfermedad bifásica, los primeros siete días pueden ser relativamente leves. A partir de esos días la persona se recupera o se agrava rápidamente, comienza a desoxigenar y puede terminar en Terapia Intensiva. De los 6 a los 10 días debemos extremar la vigilancia.
La mayoría de los infectados son asintomáticos y trasmiten la enfermedad. En especial los jóvenes. Lo mismo ocurre con los casos leves y en los primeros días de enfermedad, que pueden ser sin síntomas..
Entre el 30 y el 90% de los que ingresan a Terapia Intensiva requiere ventilación mecánica. Además de la insuficiencia respiratoria, los pacientes hospitalizados pueden desarrollar insuficiencia renal, hepática y shock séptico.
Puede presentarse enfermedad fulminante. Trastornos severos de la coagulación, coagulación intravascular diseminada, trombosis venosas y arteriales, isquemia de los miembros, infartos y ACV.
La edad es el factor de riesgo mayor para la hospitalización o la muerte. El riesgo se duplica cada cinco años de edad. La enfermedad grave es más frecuente en varones.
Las causas del deterioro que sufren algunos enfermos, son inciertas. Las hipótesis giran en torno a una condición llamada “tormenta de citoquinas”, que sería un estado de inflamación extrema del organismo.
Recientemente se publica que, un factor determinante, sería la presencia de autoanticuerpos contra los interferones alfa u omega. Autoanticuerpos que se encontrarían en el 10% de los individuos que ingresan a Terapia Intensiva. (Paul Bastard P, Gervais A, Le Voyer T, et al., 2021) (34).
(Los interferones se activan ante las infecciones virales. Los autoanticuerpos inhibirían su acción.)
Como esta, hay muchas teorías, escasas certezas.
Un resumen completo de la enfermedad es (Joost Wiersinga, W. Rhodes, A., 2020). (Wiersinga WJ, Rhodes A, Cheng AC, Peacock SJ, Prescott HC. Pathophysiology, Transmission, Diagnosis, and Treatment of Coronavirus Disease 2019, a Review. JAMA. 2020; 324(8):782–793.)
Más actuales, de marzo de este año: (Wang C, Wang Z, Wang G, Lau JY, Zhang K, Li W., 2021) (28)
Criterios de gravedad.
Estos criterios indican necesidad de internación urgente.
Clínicos.
Frecuencia Respiratoria mayor de 30/min.
Saturación de Oxigeno menor de 93% respirando aire ambiental.
Marcadores de mal pronóstico de Laboratorio:
Dímero-D > 1000 (más de 6 veces el valor normal).
Ferritina > 500.
Linfopenia < 800.
LDH 2 veces superior a la normal.
PCR alta.
Marcador de mal pronóstico en imágenes.
Presencia de infiltrado bilateral.
Otra vuelta de tuerca.
En medio de la pandemia, con miles de casos se ha observado la aparición de infecciones oportunistas. Varios tipos de infecciones hospitalarias, cuya presencia es frecuente en los pacientes en Terapia Intensiva, en asistencia respiratoria mecánica por largos períodos.
Recientemente ha aparecido una infección, no relacionada con la Terapia Intensiva y particularmente temible.
Se trata de la mucormicosis, la infección conocida vulgarmente, como el “hongo negro”.
La mucormicosis se caracteriza por el infarto y necrosis de los tejidos del huésped, que resulta de la invasión de los vasos por las hifas. Las presentaciones clínicas de la mucormicosis suelen ser: rino orbitaria, rino orbito cerebral, pulmonar, cutánea, gastrointestinal o diseminada.
Dentro de los signos y síntomas pueden incluirse: fiebre, dolor, inflamación y enrojecimiento de la zona afectada, aparición de escaras o costras necróticas. De progresión veloz, la recuperación del paciente depende de la rapidez con que se diagnostique y se inicie el tratamiento antifúngico específico, en muchos casos es necesaria la resección quirúrgica del tejido necrótico.
Estos párrafos los tomé de IntraMed:
“La mucormicosis, es una infección fúngica invasiva grave y a menudo mortal. Ha entrado en la conciencia pública debido a la aparición de casos en la India. Se han informado miles de casos de mucormicosis a raíz de la segunda ola de COVID-19 en la India.
La mucormicosis es causada por hongos ambientales ubicuos de distribución global. Incluye las especies Rhizopus, Apophysomyces, Mucor y Lichtheimia”.
Múltiples factores, incluyendo el tratamiento con corticoides, que es usual en el Covid severo, y la caída en el recuento de linfocitos, se consideran favorecedores de esta infeccion. Es frecuente en pacientes diabéticos.
En la revisión de (Pal R, Singh B, Bhadada SK, et al., 2021) de casos en India, se describe la mucormicosis rino-orbitaria como la más común, seguida por la rino-órbito-cerebral y la pulmonar. El hongo más frecuentemente identificado fue Rhizopus sp. En el 80% de los casos además de las drogas antifúngicas se practicó cirugía. La cirugía parece mejorar el pronóstico. En la serie considerada la mortalidad fue del 34%.
El Ministerio de Salud de la Nación informo el 19 de junio, que se recibió la primera notificación al Sistema Nacional de Vigilancia de la Salud (SNVS- SISA) de un caso de mucormicosis, en una paciente de Formosa que tuvo COVID-19. Además, se encuentra en investigación otro caso probable de mucormicosis, también asociado a COVID, en una persona fallecida de la provincia de Buenos Aires.
¿Se pudo hacer mejor en Argentina?
(Argentina siguió las indicaciones erróneas de la Organización Mundial de la Salud, OMS.)
El papel de la OMS.
Esto decíamos el 14-11-2020, en el post “Pandemia”
“La OMS estuvo equivocada, de inicio y durante mucho tiempo”.
El gobierno chino y la Organización Mundial de la Salud le quitaron importancia al brote de Wuhan en el comienzo.
Se dudaba de la transmisión entre humanos. La funcionaria de la OMS María Van Kerkhove, el 14 de enero dijo que “la transmisión interhumana es limitada”.
Recién el 20 de enero, el funcionario chino Zhong Nanshan, epidemiólogo y consultor del gobierno chino, admitió que la transmisión entre personas era real.
Tedros Adhanom Ghebreyesus, director de la OMS, alabó la seriedad con que China encaró la epidemia y la transparencia demostrada al compartir la secuencia genética del virus. (China hizo público el genoma del SARS-CoV-2 el 11 de enero 2020). La OMS no sugirió la importancia de cerrar los viajes internacionales.
En marzo, cuando el virus ya se estaba controlando en ese país, China cerró todos los viajes en avión a su territorio.
El virus ya hacía estragos en el mundo. El 11 de marzo la OMS, tardíamente, califico el brote como pandemia.

Ciudad de Wuhan, puente sobre el río Yangtzé. De Max Pixel net.
El primer error: “no debemos usar barbijo, es perjudicial”
Esto decíamos el 11 de mayo del 2020. Según el ministro de Salud en Argentina el virus no llegaría al país. Su preocupación era el dengue.
Infectólogos locales afirmaron, siguiendo aparentemente las indicaciones de la OMS, que era IMPORTANTE NO USAR, INSISTO, NO USAR, RECORDEMOS, BARBIJOS.
Repitiendo, los infectólogos en los programas de televisión decían que era perjudicial usar el barbijo.
Aseguraban que el virus no permanecía en el aire, y que a un metro y medio de distancia no habría contagios.
Absurdos que tardaron meses en revertir. Hoy siguen sin decir que el virus está en el aire, pero reclaman que la gente no se reúna en espacios cerrados.
Es difícil explicar por qué las autoridades sanitarias, la OMS, el CDC, se negaron a aceptar los barbijos y la transmisión del virus por el aire. A pesar de numerosas publicaciones que encontraban COVID-19 en el aire de los hospitales donde se tratan estos pacientes.
Tomado de mi post Coronavirus III: Agrego un extracto de un artículo periodístico, de Kyle Smith, en la publicación de Estados Unidos, National Review. La insistencia en contra del barbijo no ocurrió solo en Argentina. Hasta que, inesperadamente, cambiaron de opinión.
The Experts Lied to Us about Masks. (Los expertos nos mintieron)
Kyle Smith. April 8, 2020 4:14 PM. National Review.
“Cuando los riesgos son grandes es cuando más interesa la verdad. Cuando las cosas se ponen realmente serias, saber la verdad se vuelve crítico. Ese es el momento donde las personas debemos saber quiénes dicen la verdad, y quienes nos mienten.
Está muy claro que la elite de expertos médicos, así como los políticos y la prensa nos han mentido con respecto a los barbijos. Los médicos que son líderes de opinión mintieron, los políticos mintieron. Mintieron acerca de los barbijos. Retrospectivamente era obvio que estaban mintiendo. Las explicaciones que daban eran estúpidas. No uses barbijo, solo los médicos deben usarlos. Ah...!. ¿Funciona solo si mi sueldo lo paga un hospital...?
No uses barbijo, te dará una falsa sensación de seguridad. De acuerdo, tampoco voy a usar cinturón de seguridad, me da una falsa sensacion. Tampoco chalecos salvavidas en los botes. Dejo de lavarme las manos, me da una falsa sensación de seguridad.
No uses barbijo, es complicado y solo los expertos saben cómo usarlos. ¿Necesito graduarme de médico para darme cuenta como se usan...?
De no usar barbijos a “tapabocas”.
Despues de varios meses, en lo peor de la pandemia, la opinión de los expertos fue cambiando. Sin explicaciones ni disculpas. Ahora es importante usar “tapabocas”, eufemismo para no decir “barbijos”. No he escuchado a ningún infectólogo de los que aparecían en televisión diciendo “el barbijo es perjudicial”, pidiendo disculpas, “estaba equivocado”. Confían en que ya nos olvidamos de sus dichos.
Estaba escrito.
Este es un fragmento de la publicación de (Howard J, Huang A, Li Z, Tufekci Z., et al., 2021, An Evidence review of face masks against COVID-19) (30)
“El médico de origen malayo, Wu Líen Teh, por su trabajo en la epidemia de peste neumónica en Manchuria en 1910, ha sido aclamado como “un hito en la práctica de principios epidemiológicos en el control de enfermedades”.
Wu identificó el uso del barbijo como el “principal medio de protección personal”. Fue el creador del barbijo de tela, de varias capas, que se usó en el mundo durante el inicio del siglo XX.
Observó que la transmisión por la vía aérea de la peste, se conocía desde el siglo XIII, y el uso de cobertura facial era recomendado para la protección de las epidemias respiratorias desde el siglo XIV.
Wu realizo experimentos que mostraron que el barbijo de tela que diseñó, era efectivo para detener la transmisión aérea, y señaló la importancia de su uso por el personal sanitario. En los países de Asia del Este, se continuaron usando los barbijos hasta nuestros días, incluso contra el Covid- 19”.
Gerard Mesny, un prominente médico francés, que fue enviado a colaborar con Wu, se negó a usarlo, y murió de peste a los pocos días de su llegada. La “máscara de Wu” se produjo en cantidades, bajo su supervisión y fue distribuida a la población. Se utilizó durante la pandemia de la “gripe española” (Gripe A, H1N1, 1918).
Wu Lien Teh, hizo muchas otras contribuciones a la epidemiología y fue propuesto para el premio Nobel de Medicina en 1935.
Conocimientos que se olvidan. Olvidando la historia para volver a cometer errores. El artículo citado recopila la evidencia que señala la importancia capital del barbijo.

Wu Lien Teh, (1879-1960) se formó como médico en Cambridge. Creo un barbijo que fue llamado la “máscara de Wu”, una antecesora del N95.
Otra referencia reciente sobre la importancia del barbijo, que se agrega a otra multitud de estudios es: (Abaluck, J, Kwong, L H, Styczynski, A, et al., 2021) (31)
Segundo error: “el virus no permanece en el aire”
El 28 de marzo del 2020, un comunicado de la OMS decía: “que era un hecho que SARS-CoV-2, no se transmitía por el aire en absoluto y que, decir que se transmitía por el aire, era desinformar”.
Recordando, de mi post “Coronavirus III”. En 1897, Carl Flügge demostró que los patógenos estaban presentes en las gotas espiradas, que luego se asentaban alrededor del individuo.
La “transmisión por gotas”, por el contacto con estas gotas espiradas e infectadas, era la causa de la transmisión de las enfermedades respiratorias.
Un epidemiólogo norteamericano, Charles Chapin, en 1910, insistió sobre las ideas de Flügge, definiendo el contagio por proximidad, como el resultado de las gotas mucosalivares, que a cortas distancias pegan en el rostro, y que a mayor distancia, 1-2 metros, caen al suelo.
Este fue un dogma de la infectología que persistió hasta diciembre del 2020. Argentina adhería plenamente a este dogma.
Ignorando la evidencia.
William F. Wells, estudiando la transmisión de la tuberculosis en la década de 1930, pudo determinar, que las emisiones respiratorias se conformaban de gotas grandes y pequeñas. Wells afirmaba que las pequeñas permanecían en el aire.
Wells desarrolló un diagrama, “la curva de Wells”, donde señala que las gotas grandes, caen rápidamente en la cercanía del emisor. Las pequeñas se deshidratan y permanecen en el aire mucho tiempo. Trabajando en Harvard y luego en la Universidad de Pennsylvania, con Richard Riley, ambos desarrollaron la ecuación de Wells-Riley, que considera la transmisión por la vía aérea, para la tuberculosis y luego para el sarampión.
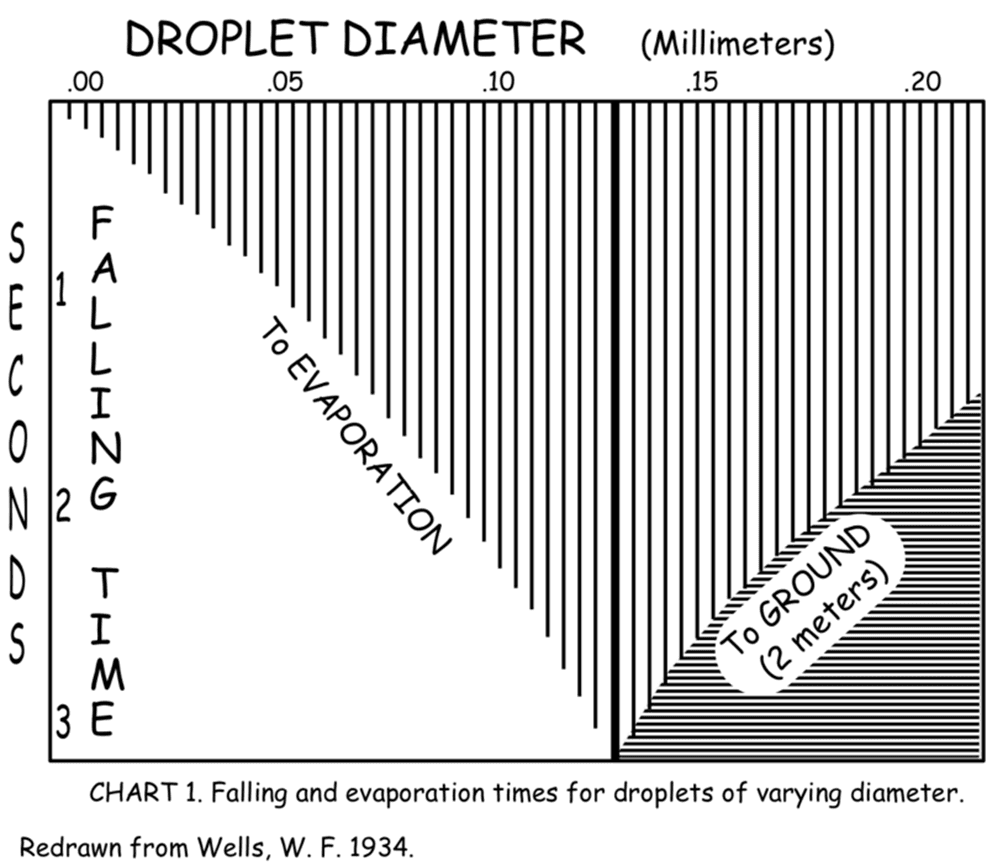
By Rosie Redfield La curva de WELLS, demuestra que el tamaño determina si las gotas emitidas con la respiración caen al suelo, o se secan rápidamente y permanecen en el aire.
Algunas publicaciones de Wells, fueron: (W. F. Wells, 1934) (32), (Wells WF, Wells MW, 1936) (33), (Wells WF, Ratcliffe HL, Grumb C, 1948) (34)
Esta evidencia ignorada, reaparece finalmente en los últimos años. Con las epidemias de SARS-1 y con el MERS, vuelve a la consideración científica. Y adquiere momento con el Covid-19.
En el 2020, publicando en JAMA, Lydia Bourouiba, investigadora del MIT, en razón de la pandemia de Covid-19, señalaba lo siguiente:
“El punto de vista de Carl Flügge prevaleció hasta que William F. Wells demostró que las emisiones respiratorias presentan gotas grandes y pequeñas. Las grandes caen y contaminan la vecindad del emisor, las pequeñas evaporan antes de caer y persisten en el aire.”
”Investigaciones recientes han demostrado que la espiración, el estornudo y la tos, no solo consisten en gotas mucosalivares que siguen una trayectoria corta, semibalística.
Estas emisiones están formadas por una nube multifásica, turbulenta, que se mezcla con el aire y atrapa y transporta grupos de gotas de distinto tamaño. La nube turbulenta tiene una atmosfera húmeda y caliente que evita que las gotas se evaporen durante mucho más tiempo que una gota aislada. En esas condiciones la vida de una gota se extiende por un factor de 1000. De fracciones de segundo a muchos minutos.”
“…dadas diversas condiciones de la fisiología del emisor y las condiciones ambientales, humedad y temperatura, la nube gaseosa y su carga de gotas de diversos tamaños, cargadas de patógenos pueden viajar 7 a 8 metros”.
(No la distancia segura de 1.5-2 metros que se marca como distanciamiento. Válida con el barbijo y al aire libre.)
“Las gotas que caen a lo largo de la trayectoria contaminan las superficies, el resto continua atrapado y agrupado en la nube en movimiento. Eventualmente la nube y su carga de gotas pierden momento y coherencia y las gotas restantes evaporan, produciendo residuos o núcleos de gotas, (aerosoles), que permanecen suspendidos en el aire por horas, siguiendo los flujos impuestos por la ventilación del lugar.”
(Bourouiba L., Turbulent Gas Clouds and Respiratory Pathogen Emissions: Potential Implications for Reducing Transmission of COVID-19. JAMA. 2020; 323(18):1837–1838. doi:10.1001/jama.2020.4756) (35)
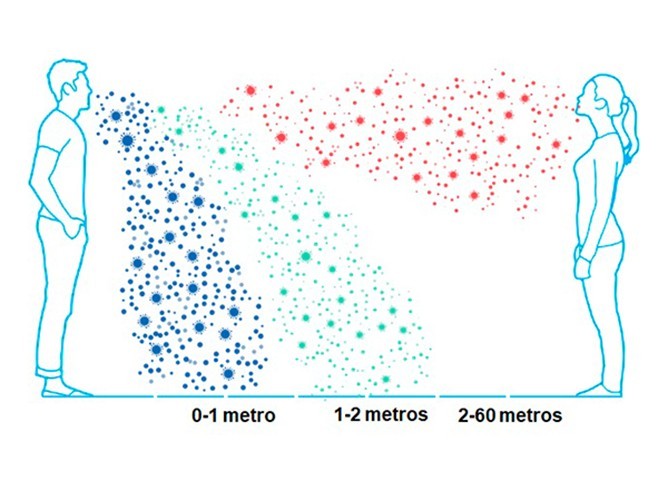
Las microgotas emitidas al hablar, cantar, toser o estornudar miden entre 1 a 100 micrones, quedan suspendidas y son transportadas por las corrientes del aire. El virus fuera del cuerpo humano sobrevive unas 10 horas. Si sopla algo de viento, el virus en esa microgotas puede llegar a viajar kilómetros, tiende a diluirse y finalmente su capacidad de infectar va desapareciendo.
El crimen de la OMS y sus seguidores.
En cada momento de la historia hay fenómenos de corrección política. Al comienzo de la pandemia lo políticamente correcto era seguir los dictados de la OMS. Como los dictados de la Inquisición en la época de Galileo.
La verdad siempre viene a la zaga de la corrección política. Nuestros infectólogos y los de muchos países se limitaron a ser políticamente correctos. Las Sociedades Científicas pertinentes, baluartes hoy y ayer de la corrección política, estuvieron plenamente de acuerdo.
La lucha del grupo de científicos que intentó convencer a la OMS de la presencia del virus en el aire fue titánica.
El trabajo de William F. Wells, Richard Riley su grupo, fue ignorado durante muchos años. Los infectólogos seguían adheridos al concepto de las gotas de Flügge, de 1897, y las ideas de Charles Chapin de 1910.
Un relato pormenorizado de la vergonzosa actitud, criminal, de la OMS, puede leerse en WIRED, (The 60-Year-Old Scientific Screwup That Helped Covid Kill, Megan Molteni, mayo 2021) (36)
El 4 Julio del 2020, un grupo de 239 científicos, de 32 países, reclamaron a la OMS, en una carta abierta, que con urgencia debía aceptar, que el SARS-CoV-2 permanecía en el aire por largos períodos. Y que esa era la principal fuente de trasmisión.
La OMS se hizo la desentendida hasta diciembre del 2020. Esta carta se publicó en Clinical Infectious Diseases, online el 4 de julio 2020. Impresa en noviembre del 2020. (Lidia Morawska, Donald K Milton, 2020) (37)
Recién en octubre del 2020 el CDC, otra entidad negadora, sin hacer demasiado ruido, aceptó la transmisión por aerosoles.
El primero de Diciembre del 2020 lo hizo la OMS. La pandemia llevaba casi un año. Millones de contagiados y miles de muertos por la ignorancia y la ceguera de los expertos. Podríamos llamarlo el crimen de la OMS.
En una entrevista en la publicación NEX, de Ciencias Exactas de la UBA, de mayo de este año, el científico español José Luis Jiménez, uno de los promotores de la transmisión por el aire, se explaya sobre la actitud de la OMS. (38)
Jiménez califica como “uno de los errores más grandes de la historia de toda la salud pública”, la afirmación del 28 de marzo del 2020 de la OMS diciendo “que era un hecho que Sars-CoV-2, no se transmitía por el aire en absoluto y que, decir que se transmitía por el aire, era desinformar”
“Es un virus que se transmite sobre todo por el aire”, dice Jiménez, “pero dijeron que no, que estaban seguros, y que decir que se transmitía por el aire era desinformar”. Aquello, resalta, fue “un error garrafal, tremebundo, enorme y catastrófico”.
Lamentablemente, infectólogos argentinos, la corrección política de ustedes fue un error. Ahora lo políticamente correcto, es decir que el virus se trasmite por el aire.
Otra publicación que reseña este tema es: (Randall, K, Ewing, E.et al., 2021) (39)
Muy ilustrativa es la de: (Tang JW, Bahnfleth WP, Bluyssen PM, et al. Dismantling myths on the airborne transmission of severe acute respiratory syndrome coronavirus-2 (SARS-CoV-2, 2021). (40)
Tambien: (Greenhalgh T, Jimenez JL, Prather KA, Tufekci Z, Fisman D, Schooley, Ten scientific reasons in support of airborne transmission of SARS-CoV-2, 2021) (41)
La presencia del virus en el aire y su transmisión por aerosoles ya no es discutida en ningún lugar del mundo. Hasta la misma OMS lo ha aceptado. La teoría inicial atrasaba 100 años.
Finalmente pasamos en Argentina, a un año de la pandemia, del: “a dos metros estamos seguros, porque no hay virus en el aire”, al: “no reunirse en lugares cerrados, ventilar”

Tercer error de Argentina. Testeos.
Los testeos y la secuenciación de las muestras positivas, en el país, fueron y son muy bajos.
Los testeos no se consideraron prioritarios. Solo cuarentena. Mientras países como Alemania empezaron a fabricar kits de testeo por millones en enero, aun sin tener todavía el genoma viral, usando otros coronavirus como modelo.
Cabe destacar que también la OMS, en principio aconsejaba testear solo los pacientes con síntomas. Es cierto que no se sabía que los asintomáticos transmitían la enfermedad.
Solo testeamos y poco, a los sintomáticos, que ya sabemos que están infectados. Cuando el virus llegó a los sectores más pobres, donde la gente vive hacinada, donde no tienen agua, donde la cuarentena es imposible, el país se incendió, y hoy arde.
Siempre menos de 100.000 testeos diarios. Siempre alta positividad, mayor al 20%, cuando debería ser menor al 10%. Todo sigue igual, no testeamos lo suficiente. Algunos días el número de testeos llega a 100.000. No deberían bajar de 500.000 por día. (Ahora, 11 de septiembre, con la ola en descenso, son el 6%.)
Parar a la gente en la calle y hacerle el testeo, como en Corea del Sur, en China, en Inglaterra. La vigilancia genómica de los testeos no llega al 5%, el piso de lo deseable.
Sin testeos estamos ciegos y no aislamos a los positivos.
No buscamos minuciosamente, ni aislamos los contactos. No cabe duda que en un país con 45% de pobres, la mayoría sin vivienda digna, aislarse y tomar precauciones es casi imposible. Cuando todos duermen en una habitación. Cuando no hay agua y estamos obligados a caminar cuadras para conseguirla.
Solo se testea, en la mayoría de los lugares, a los que presentan síntomas. Que se detectan a sí mismos y van a pedir el testeo, muchas veces haciendo largas colas. Entonces ya es tarde. Sus contactos se contagiaron en la etapa presintomática. La explicación de este proceder de Argentina nunca aparece, mi hipótesis: un estado impotente.
Secuenciación y variantes.
El “Consorcio Interinstitucional para la Secuenciación del Genoma y Estudios Genómicos de SARS-CoV-2” (Proyecto PAIS), está a cargo de la secuenciación genómica.
Funciona en el laboratorio de virología del Hospital de Niños “Ricardo Gutiérrez”.
En enero de este año, una máquina de análisis genómico, denominada Covid-Seq, fue adquirida a la empresa estadounidense Illumina, e instalada en la sede del Instituto Anlis-Malbrán.
Este es un equipo que puede secuenciar más de 3.000 genomas virales en 24 horas. Para que pueda cumplir su función, requiere de un equipo complementario, que no llegó al país.
Se habrían completado recientemente los trámites para adquirir dicho complemento. (En Agosto 2021).
Con casi 4 millones de casos positivos se han secuenciado en el país alrededor de 4.000. El 0.1% de los testeos.
Según datos del Ministerio de Salud, la variante Gamma del SARS-CoV-2, registrada por primera vez en Manaos, Brasil, continúa siendo la de circulación predominante en el país. Le sigue Lambda, la variante Andina.
En relación a la variante Delta, hasta hoy 14 de septiembre, hay alrededor de 230 casos secuenciados (viajeros, relacionadas con viajeros y casos sin nexo), de este linaje, surgido en la India. El caso cero y un contacto estrecho del mismo, han fallecido en la ciudad de Córdoba.
Mendoza confirmó el 23-08, el primer contagio provincial de esta cepa. Como los anteriores, es una persona que dio positivo al volver al país desde el extranjero. Mendoza es la séptima provincia en la que se detecta esta mutación del coronavirus. Ya se confirmaron infecciones por variante Delta, en viajeros, en la ciudad de Buenos Aires, en la provincia de Buenos Aires; y en Santa Fe, Córdoba, Salta y Tucumán. Ahora se suma Mendoza. Más recientemente Chubut. En un colegio de la ciudad en Buenos Aires se produjo en estos días un brote.
REFERENCIAS
To add a video to your site, click the “Insert” button and navigate to the “Media” section. Then, drag and drop a video component onto the Canvas.